- 您好!欢迎来到康源名医金桥网

1、胆穿孔的治疗方法
1.1、内科治疗
1.1.1、卧床休息、禁食。
1.1.2、胃肠减压、减少胆汁和胰液分泌。
1.1.3、解痉止痛:常用的药物有阿托品、山莨菪碱(654-2)或丁溴东莨菪碱(解痉灵),肌注或小壶内静脉滴入。
1.1.4、静脉补液,提供足够热卡,纠正脱水和电解质紊乱。
1.1.5、抗生素:应选择适当的抗生素,种类和剂量根据病情,年龄等因素而定。一般多首选针对革兰阴性杆菌及厌氧菌的抗生素。
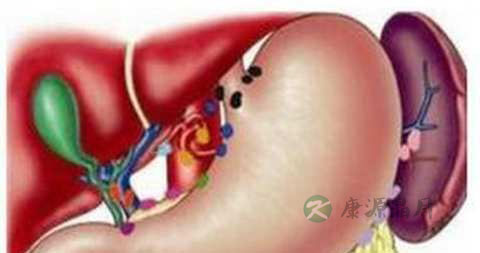
1.2、外科治疗
急性胆囊炎患者何时进行手术的意见尚有分歧,有些主张急性期立即手术,有些主张延迟手术时间。据统计,约2/3病人经非手术治疗后症状缓解,另外1/3病人病情加重或出现并发症,因此,对急性胆囊炎手术治疗的重要问题是手术时机的选择。
2、引起胆穿孔的原因
急性胆囊炎时胆囊穿孔的发生率和其发生的时间尚无准确的资料,应该是与胆囊内压力、胆囊壁厚度及纤维化程度、胆囊的可膨胀性、胆石的大小与机械性压迫以及胆囊与周围组织的粘连等因素有关。有些患者经保守治疗后,当患者的自觉症状有好转,体征开始减轻时,也可突然发生穿孔。发生穿孔的患者,多为胆囊内压力升高迅速;胆囊膨胀较显著,张力较大者,亦即是多发生于胆囊壁的原有改变较轻或原来尚有一定功能者。故有l/3—1/2的穿孔是发生在首狄发作的急性胆囊炎,至于胆囊原来已有明显的慢性炎症,壁厚、纤维化、萎缩者,则发生急性穿孔的可能性很小:临床上对于有胆囊明显肿大、紧张、局部腹膜刺激征明显者,则发生急性穿孔的可能性较大。
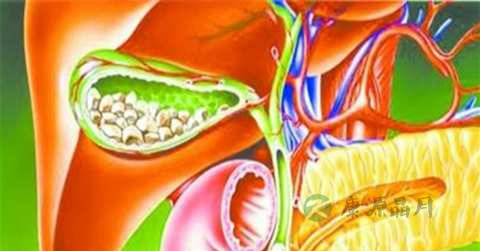
3、胆穿孔的症状
3.1、轻症
可有右上腹痛,并有压痛,可伴恶心、呕吐等。有的在24~26h内不出现症状,故要注意观察。
3.2、重症
多于针刺后出现症状。表现为右上腹剧烈疼痛,呈持续性并逐渐扩散至全腹,有显著触痛(以右肋下最明显),反跳痛和肌紧张。恶心、呕吐,全身可呈发热、脉速、呼吸浅快等中毒症状。特别是由于胆汁溢入腹腔,强烈刺激腹膜,渗出大量液体,降低循环血量,而易出现低血量休克。腹腔穿刺,多可抽出淡黄色胆液,有助于诊断:白细胞计数上升至1500/mm3以上,中性粒细胞增高。
急性胆囊炎急性穿孔的发生率虽然不如急性阑尾炎,但当穿破至游离腹膜腔引起胆汁性腹膜炎时,则死亡率较高,特别是在老年病人。结石性胆囊炎穿孔可能同时合并有胆囊癌。
急性胆囊炎穿孔可有以下几种形式:
1、急性穿孔至游离腹膜腔,引起弥漫性胆汁性腹膜炎。
2、胆囊已与邻近组织形成粘连,穿孔后为周围组织所包裹,形成胆囊周围脓肿。
3、胆囊结石的压迫,逐渐破溃、穿透至邻近空腔脏器,常见的是形成胆囊-十二指肠、结肠或胆管瘘。
4、向肝脏胆囊床穿破,可发生肝脓肿。
5、胆囊周围脓肿向腹壁穿破,若经手术切开,可形成胆汁瘘或分泌粘液的慢性窦道。
其中以穿孔后形成胆囊周围脓肿最为多见,其次为穿破至游离腹膜腔;穿孔部位以胆囊底部最为多见,因该处壁较薄,血液循环也较差。
1、慎重选穴:针前应了解有无胆囊及肝病史,检查右上腹部,如触及肿大的胆囊,最好不在此范围取穴。如为肝脏肿大,更应了解胆囊的具体位置。凡遇此类情况,对经验不足者来说,以远道取穴或左病右取为宜。
2、注意操作:局部取穴,即使是在肝胆正常的情况下也应轻刺浅刺,不可刺破腹膜。期门、日月等穴,临床上不易得气。我们的体会是,针尖可稍偏向肋骨缘,斜刺至触及骨面,再提插捻转,往往会出现满意的针感,但切忌大幅度乱捣乱插。如为胆囊肿大者,取用局部穴位时,宜选30号毫针,留针时间不可过长(一般为10~15min),并嘱患者保持原来体位,不要随意变动。取针后,可令其在诊室休息30min,以观察有无不良反应。
 豫公网安备 41110202000246号互联网药品信息服务资格证书:(豫)-经营性-2022-0039增值电信业务经营许可证:豫B2-20221313医疗器械经营备案编号:豫郑食药监械经营备20212188号
豫公网安备 41110202000246号互联网药品信息服务资格证书:(豫)-经营性-2022-0039增值电信业务经营许可证:豫B2-20221313医疗器械经营备案编号:豫郑食药监械经营备20212188号




