- 您好!欢迎来到康源名医金桥网

溃疡性结肠炎,简称溃结,病因尚未完全阐明,主要是侵及结肠黏膜的慢性非特异性炎性疾病,常始自左半结肠,可向结肠近端乃至全结肠,以连续方式逐渐进展。临床症状轻重不一,可有缓解与发作相交替,患者可仅有结肠症状,也可伴发全身症状。

慢性非特异性溃疡性结肠炎,结肠炎。
肠。
无传染性。
20~30岁人群。
消化内科。
早期症状:常持续有轻重不等的腹泻、间断血便、腹痛及全身症状,持续数周至数年,轻度充血、水肿。
晚期症状:高热、腹泻每天20~30次,便血量多,可致贫血、脱水与电解质紊乱、低蛋白血症,衰弱消瘦,并易发生中毒性结肠扩张,肠穿孔及腹膜炎。
初发型:
症状轻重不一,既往无溃结史,可转变为慢性复发型或慢性持续型。
慢性复发型:
症状较轻,临床上最多见,治疗后常有长短不一的缓解期。复发高峰多在春秋季,而夏季较少。在发作期结肠镜检查,有典型的溃结病变,而缓解期检查仅见轻度充血、水肿,黏膜活检为慢性炎症,易误为肠易激综合征。有的患者可转为慢性持续型。
慢性持续型:
起病后常持续有轻重不等的腹泻、间断血便、腹痛及全身症状,持续数周至数年,其间可有急性发作。本型病变范围较广,结肠病变呈进行性,并发症多,急性发作时症状严重,需行手术治疗。
急性暴发型:
国内报道较少,约占溃结的2.6%,国外报道占20%。多见于青少年,起病急骤,全身及局部症状均严重,高热、腹泻每天20~30次,便血量多,可致贫血、脱水与电解质紊乱、低蛋白血症,衰弱消瘦,并易发生中毒性结肠扩张,肠穿孔及腹膜炎,常需紧急手术,病死率高。
疡性结肠炎的病因至今仍不明。基因因素可能具有一定地位。心理因素在疾病恶化中具有重要地位,原来存在的病态精神如抑郁或社会距离在结肠切除术后明显改善。有认为溃疡性结肠炎是一种自身免疫性疾病。
目前认为炎性肠病的发病是外源物质引起宿主反应、基因和免疫影响三者相互作用的结果。
检查:
血沉(ESR)
溃疡性结肠炎患者在活动期时,ESR常升高,多为轻度或中度增快,常见于较重病例。但ESR不能反应病情的轻重。
X线检查
X线检查一直是诊断溃疡性结肠炎的重要方法,即使结肠镜应用后,其在诊断和鉴别诊断方面仍具有独有的价值,是溃疡性结肠炎诊断的重要措施。
结肠镜检查
结肠镜检查是诊断溃疡性结肠炎最重要的手段之一,既可直接观察结肠黏膜的变化,可确定病变的基本特征和范围,又能进行活组织检查。
诊断:
腹痛、腹泻,排粘液血便,患者按特异性肠炎治疗无效。
全身表现及肠外表现。
多次粪便常规检查及培养未发现病原体。
X线钡灌肠显示肠粘膜颗粒样或结节样,皱襞粗大、紊乱。肠壁呈锯齿状,后期则示肠管变短、僵硬,结肠袋消失,多发性息肉及肠腔狭窄。结肠镜发现病变部位弥漫性充血、水肿、糜烂、溃疡,表面常附有脓性分泌物及血液。
诊断标准:具有典型临床表现,并有结肠镜或X线的特征性改变中的一项;临床表现不典型,但有典型结肠镜或x线表现或病理活检证实;排除细菌性痢疾、阿米巴痢疾、血吸虫病、肠结核及Crohn病、放射性肠炎等结肠炎症。
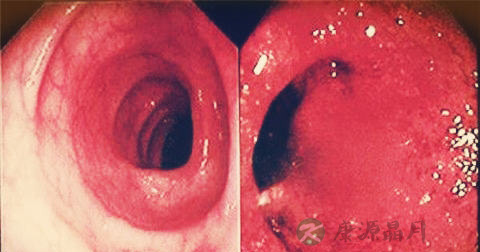
大量便血、大量便血、肠穿孔、中毒性肠扩张、结肠癌、息肉、内瘘、肛门及肛周疾病如肛裂、直肠周围脓肿、肛瘘、痔脱出等。其他系统并发症如非特异性关节炎、结节性红斑、坏疽性脓皮病、虹膜炎、虹膜睫状体炎、角膜炎、口炎及腮腺炎,以及脂肪肝、小胆管周围炎等。
对于溃疡性结肠炎的预防,目前有一定的难度,仅能以饮食调理。平时应以柔软、易消化、富营养原则,少量多餐,补充多种维生素,勿食生、冷、烟酒、辛辣食品;做到劳逸结合,冷暖相宜,消除紧张情绪,适当体育锻炼,增强体质。一旦有肠道感染,及早治疗。
西医治疗溃结,主要分手术疗法和非手术疗法。对于有癌变倾向的溃结、并发中毒性巨结肠者、暴发性溃结、保守治疗难以控制的溃结、并发症较多的溃结、难治性溃结等,应该考虑或者说应该及时手术治疗。非手术疗法包括口服给药、静脉给药和保留灌肠。根据病情,三者需配合使用治疗效果才好。
 豫公网安备 41110202000246号互联网药品信息服务资格证书:(豫)-经营性-2022-0039增值电信业务经营许可证:豫B2-20221313医疗器械经营备案编号:豫郑食药监械经营备20212188号
豫公网安备 41110202000246号互联网药品信息服务资格证书:(豫)-经营性-2022-0039增值电信业务经营许可证:豫B2-20221313医疗器械经营备案编号:豫郑食药监械经营备20212188号




